
Follicule* : Un follicule ovarien est un agrégat de cellules dans les ovaires, contenant l’ovocyte et produisant les hormones ovariennes.
Ovocyte** : cellule reproductrice féminine.
D’après
Laronda et
al., Nature
Communications2017
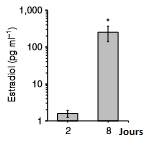
 Question
1 :
Question
1 :
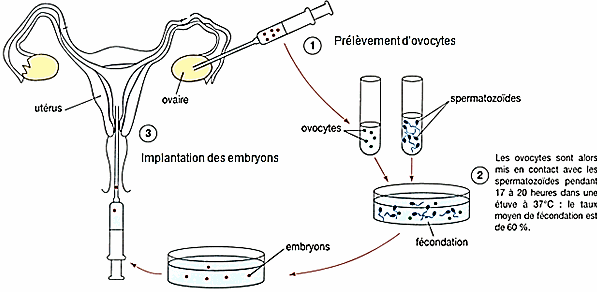
 Question 2 :
Question 2 : En
accord avec
l'article,
je pense que
l'idée
du concepteur
du sujet
était
d'imaginer que
l'implantation
de l'ovaire
artificiel
avec des
follicules
réimplantés
permettait
d'envisager un
fonctionnement
normal de
l'ovaire
artificiel
avec une
ovulation
cyclique
unique -
à la
différence
des ovulations
multiples chez
la souris,
sous le
contrôle
de ses propres
hormones. Mais
rien dans le
sujet ne
pouvait nous
faire pencher
pour cette
interprétation.
Je laisse donc
mes premiers
propos, que je
corrige eplus
ou moins
ensuite.
En
accord avec
l'article,
je pense que
l'idée
du concepteur
du sujet
était
d'imaginer que
l'implantation
de l'ovaire
artificiel
avec des
follicules
réimplantés
permettait
d'envisager un
fonctionnement
normal de
l'ovaire
artificiel
avec une
ovulation
cyclique
unique -
à la
différence
des ovulations
multiples chez
la souris,
sous le
contrôle
de ses propres
hormones. Mais
rien dans le
sujet ne
pouvait nous
faire pencher
pour cette
interprétation.
Je laisse donc
mes premiers
propos, que je
corrige eplus
ou moins
ensuite.